Leider aus aktuellem Grund der Versuch wissenschaftliche Fakten zur Genetik und Ausbreitung, sowie zur Epidemie und Letalität mit Fokus auf das Gebiet Europa und Südtirol zusammenzutragen. Erstellt vom 8. bis 15. März 2020 (mehrmals ergänzt und überarbeitet, auch danach).
Für die Erkrankung (COrona VIrus Disease) werden bzw. wurden auch die Namen 2019-nCoV, Wuhаn coronavirus verwendet; das Virus wird u.a. auch als human coronavirus 2019, HCoV-19 bezeichnet, die weniger leicht mit dem andersartigen SARS-CoV-1 Virus (Ausbruch 2002/2003) verwechselt werden.
Genetik, Mutation, Stammbaum
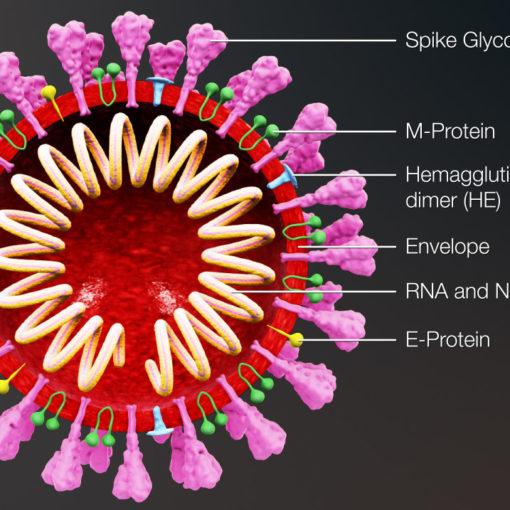
Das Virus besteht, wie in Coronaviren üblich, aus einzelsträngiger RNA und ist laut Genom-Analysen von 40 Isolaten 29.825 bis 29.903 nt (Nukleotide) lang. Es ist somit komplexer als übliche Influenza-Grippe-Viren die bei ca. 14.000 nt liegen. Auch zum Vergleich: humane mitochondriale DNA ist 16.569 bp (Baasenpaare) lang. Er liegt in Coronavirusgruppe 2B (Beta), wie auch SARS-1, weshalb er die ähnliche Bezeichnung bekommen hat.
Die bei der Virusvermehrung auftretenden Mutationen im Genom (111 laut CoV-GLUE 2. März 2020) ermöglichen es Epidemiologen einen Stammbaum der Ausbreitung zu kalkulieren (anhand von 326 Genomen seit Dez. 2019 bis 11. März 2020). Aus der geringen Genomvarianz und den Mutations-Untersuchungen wird geschlossen, dass das Virus von einem Übergange Tier zu Mensch abstammt, sich seit Anfang Dezember ausbreitet und mehrere Male parallel in Europa eingeführt wurde, wo es nicht eingeschränkt werden konnte.
Erste wissenschaftliche Publikationen zu zwei unterschiedlichen lethalen Virussträngen und die von einigen Forschern gegebene Erstanalyse einer möglichen Ausbreitung in Europa von einem Fall bei München, werden mittlerweile stark in Frage gestellt.
Entscheidend wohl auch ein Unterschied: bei SARS-CoV-1 hat eine Virus-Mutatation zu Beginn der Epidemie, die sich also in allen Abkömmlingen durchsetzte, hat die Verbreitungsfähigkeit des Virus negativ beinträchtigt. SARS-CoV-2 hat diese Mutation leider nicht.
Am 13. Januar wurde die Methodik zum Identifizieren von SARS-CoV-2 per Echtzeit RT-PCR von europäischen Forschern beschrieben. Der Test kann bis zu einem gewissen Zeitpunkt nach der Infektion (ev. auch schon bei Symptomen) den Virus oft nicht feststellen, es gibt auch Hinweise dass bei Gesundenden die noch Viruslast haben, dieser negativ ausfallen kann (spätere wieder positive Resultate). Außerdem scheint es Zweifel zu geben, ob ev. nicht auch andere Coronavirenvarianten in asymptomatischen Individuen zu positiven Resultaten führen können (März, China).
Wuhаn Ausbruch und Maßnahmen
Mitte Dezember 2019 sind laut ersten Meldungen die ersten Fälle mit Pneumonia unbekannter Ursache aufgetreten, am 10. Januar 2020 wurde der erste Todesfall registriert und am 22. Januar wurden das Virus in ganz Сhіnа mit 571 Infektionen und 17 Toden registriert. Seit SARS-1 und Schweinegrippe hat Сhіnа ein Notfallprogramm erstellt, dass im Januar 2020 ermöglichte innerhalb weniger Wochen mehrere Fertigteilkrankenhäuser aufzubauen, die in der meistbetroffenen Wuhаn/Hu-bei-Region tausende neue Intensiv-Betreungs-Betten kreierte. Spätere Recherchen (3. April) zur Chronologie belegen wie das Frühwarnsystem Mitte November 2019 versagte und der Chef des nationalen Zentrums für Seuchenbekämpfung erst Ende Dezember zufällig die Vorfälle in Wu hans Krankenhäusern mitbekommt. Bis 20. Januar vertuschen lokale und nationale Behörden alles und erst am 23. Januar, 68 Tage nach Patient Null, werden Reisebeschränkungen und Abschottungen umgesetzt.
Wuhаn und Umgebung wurden schrittweise in Quarantäne gestellt: am 23. Januar wurden öffentliche Verkehrsdienste eingestellt und Flughäfen geschlossen. Ein verlassen der Zone wurde nur mit behördlicher Genehmigung erlaubt, in Hotels, Restaurants, Geschäften und Parks wurde das Tragen von Masken vorgeschrieben. Schnellstraßen aus der Zone wurden geschlossen. Teils wurden restriktive Regelungen zum Ausgang pro Haushalt eingeführt, oder dieser ganz unterbunden. Am 13. Februar wurden nicht essentielle Unternehmen und Fabriken geschlossen, am 20. Februar alle Schulen. In gewissen Zonen wurde die Zustellung von Lebensmitteln und Arzneien an die Haushalte bzw. Gemeinschaften per Onlinebestellung und Kurier reglementiert und organisiert. Im kapitalkommunistischen Land sind harte Maßnahmen des Staates keine Neuigkeit, aber viele Aspekte die Individuen und Familien betreffen sind noch wenig bekannt: baldige Nahrungsknappheit, schlechte und späte Aufklärung und Organisation sowie Repression durch die Verwaltung (die Fälle im Dezember wurden vertuscht, ein junger warnender Arzt stillgestellt und verstarb später an COVID-19).
Ausbreitung, Epidemie
Vor allem verantwortlich für die mittlerweile unkontrollierbare Ausbreitung scheint die mehrfach vermutete Ansteckung über Personen ohne Symptome, d.h. entweder in der Inkubationszeit (2-10 Tage, meist 5-6 Tage) oder die Person entwickelte gar keine oder nur eine milde Krankheit. Basierend auf Daten aus China liegt die Rate der nicht per Test nachgewiesenen Infizierten von über 80% (Beginn, wenige werden getestet) bis zu unter 40% (Tests sind leichter verfügbar und es wird mehr getetest).
Screenings (Fieber- Wärmemessungen mit Befragungen) in den Flughäfen und anderen Checkpoints erweisen sich, wie wissenschaftlich schon bei vergangenen Epidemien erforscht, als großteils ineffizient gegen eine Ausbreitung. Die Weiterverbreitungsrate pro Infiziertem (Basisreproduktionszahl R0) wird mit 2,4 bis 3,3 angenommen, d.h. Gegenmaßnahmen müssen zumindest etwa zwei Drittel aller Neuinfektionen verhindern.
Laut Dr. Clemens Wendtner et al wurden Ende Januar in Bayern neun bei einem Meeting Infizierte untersucht und auch jener Mann der keine Symptome entwickelte, hatte bei der ersten Untersuchung Virusmengen im Rachenraum, die hundertmal höher als bei Grippepatienten und mehr als tausendmal höher als bei SARS-CoV-1 2003 waren, was die Gefahr der unbemerkten Ausbreitung bestätigt. Die Münchner Forscher geben auch Hinweise ab wann die Viren im Regelfall nicht mehr ansteckend sind.
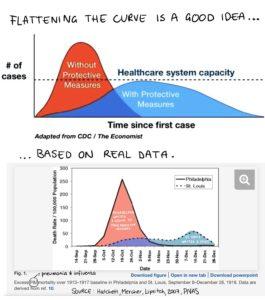
Die zögerliche reagierende Haltung beginnend bei Regierungen und Verwaltungen bis hinab zu Bürgern hat fast überall zu einer „Überrumpelung“ beginnend beim Gesundheitssystem geführt. Ein Überblick mit vielen Diagrammen wieso und welche Maßnahmen aktiv und energisch zu treffen wären (10. März), ein Forschungskommentar zum Einfluß staatlicher Maßnahmen (9. März) und Infos zu COVID-19 Fällen pro Einwohner und Tests pro Einwohner + Übersichtsgrafikenr (11. März).
Die mit Сhіnа stark verbundene sich unabhängig verwaltende Insel Taiwan, ~1 der 23 Millionen Einwohner arbeitet auf dem Festland, wäre laut epidemiologischen Modellrechnungen nach Сhіnа als zweiter großer Ausbruchsort prädestiniert. Die getroffenen Maßnahmen scheinen eines der wenigen Beispiele für eine gelungene Eingrenzung der Ausbreitung zu sein. Die nach 2003 (SARS) gegründete zentrale Gesundheits-Koordinationsstelle leitete konsequent und früh (2): am 31. Dezember wurden bei Flügen von Wuhаn erste Kontrollen eingeführt, am 5. Januar alle Personen die in den letzten 14 Tagen aus Wuhаn kamen, auf Symptome untersucht und ev. unter Quarantäne gestellt. Die Maßnahmen wurden dann schrittweise ausgeweitet bis am 27. Januar ein Abgleich der Datenbanken von Melderegister, Krankenversicherung und Einreiseregister es ermöglichte alle Personen mit hohem Risikopotential in häusliche Quarantäne zu stellen und per Mobiltelefon zu monitorieren. Atemmasken wurden rationiert und die Produktion wichtiger sanitärer Utensilien hochgefahren; Kreuzfahrtschiffe bezüglich Landgänge kontrolliert. Am 5. März waren 42 Fälle und ein Todesfall registriert, darunter keine Ärzte. Die Transparenz scheint hoch, da die Akzeptanz der Bevölkerung hoch ist und es im Inland wenig Auswirkungen gegeben hat und Panik ausgeblieben scheint. Leider wird Taiwan international von Gremien ausgegrenzt.
Ein Forschungspapier aus Сhіnа, laut dem in geschlossenen Umgebungen (wie z.B. Bus) Infektionen über bis zu 4,5 m per Luft überbrücken und Viren bei Raum und Körpertemperaturen auf Oberflächen bis zu 2-3 Tage überleben können, wurde zurückgezogen.
Eine Forschung vom 16. März anhand Daten aus China findet bei 2.173 COVID-19 Fällen eine erhöhte Infektionsrate bei der Blutgruppe A (1,2 CI 1~1,4) und eine verringerte Infektionsrate bei Blutgruppe 0 (0,7 CI 0,6-0,8).
Weitere laufende Forschungen: COVID-19 Host Genetics Initiative (finden von Menschengenvarianten die schlimmere COVID-19 Verläufe verursachen).
Zwei Mediziner und Professoren der Uni Turin schlagen einen ausreichend hohen Vitamin-D Spiegel zur Verringerung der Symptome und Komplikationen von COVID-19 vor (25. März) erreichbar durch Sonnenbaden, Fisch/Ei-Konsum und vor allem D3 Präparate. Neben den im Dokument angegebenen Quellen unterstützten auch historische Erkenntnisse von der Influenza-Pandemie 1918 die positive Wirkung von Sonne bzw. Vitamin D.
Virologe Christian Drosten schätzt am 12. März anhand der kargen Studienlage dass Jahreszeiten- und Temperaturunterschiede kaum Einfluss auf SARS-CoV-2 nehmen werden. Gegenüber einem Aussterben scheint eine jährliche Infektionswelle wie bei den Grippen derzeit als wahrscheinlicher. Zur Immunität, d.h. Neuansteckungsgefahr, wird es wohl noch länger keine belastbaren Daten geben, eine Bildung von Antikörpern d.h Immunität wird angenommen, wenn diese aber nach Monaten bzw. Jahren abflaut, wird das Virus regelmäßig ausbrechen. Der Selektionsdruck, d.h. sich vermehrende Mutationen, geht meist in Richtung schnellerer und besserer Verbreitung bei oft milderen Krankheitsverläufen, d.h. Vermehrung in Nase und Hals.
Lombardei, Norditalien
Patient 1 wurde am 20. Februar direkt auf die Intensivstation (Entlassung am 9. März) in Codogno eingeliefert. Es erscheint unglaublich wie schnell sich die Situation in 2-3 Wochen von noch relativer Sorglosigkeit zum Dramatischen gewandelt hat. In der Lombardei wurden ganze Abteilungen in Krankenhäusern umgewidmet bzw. geschlossen um die Intensivplätze aufzustocken und Ärzte und Personal soweit möglich zur Betreuung der COVID-19 Fälle einzuteilen. Am 9. März gab es 440 schwere Fälle in der Lombardei, am 11. März waren es 560 bei insgesamt 7.280 Fällen, davon 3.852 in Behandlung und 617 Verstorbene. Besonders betroffen ist Bergamo und Brescia. Wirksam scheinen die frühen Maßnahmen bezüglich täglichen Neuinfektionen in Codogno. Das Trentino stellt eine Karte der Wohnorte der Fälle online.
Es gibt zahlreiche Stellungnamen von Ärzten und Verantwortlichen: Dr. Daniele Macchini (Bergamo 8. März), Dr. Christian Salaroli (Bergamo, 9. März), Paolo Terragnoli (Brescia 11. März) die von den Schichten mit Überstunden seit Tagen, der physischen und psychischen Erschöpfung bis hin zur Selektion der „betreuenswürdigen“ Patienten berichten.
Komplikationen, Intensivbetreuung, Lethalität
Symptome: Dr. Bernd Gänsbacher zitiert laut chіnesischer Datenbank: von nun über 80.000 Fällen entwicklen 90% Fieber, 70% trockenes Husten und 40% Kurzatmigkeit. Müdigkeit ist auch häufig; Muskelschmerzen, Halsweh, Kopfweh und Schüttelfrost gibt es bei einer Minderheit (unter 20%) und auch Durchfall mit 16% selten, aber laut einer chin. Studie als Symptom nicht zu unterschätzen (18. März). Bei den lethalen Fällen in Italien hatten 80% Fieber, 45% Husten und 83% Atemnot und 76% litten an Bluthochdruck. Später Anfang April wird der (teilweise) Verlust des Geruch/Geschmackssinns (ca. 70%) besonders am Beginn der Symptome und Magenbeschwerden (oft als einzige Symptome) öfter als Indikatoren genannt und dass in den Fäkalien bis zu acht Tage nach Ende des Symptome nCoV-2 Viren nachgewiesen werden können, auch wenn der oral/nasale Test kein virales Material mehr feststellt.
Auch wenn viele Symptome ähnlich zu den üblichen Influenza-Grippen sind, ist die Häufigkeit schwerwiegender Komplikationen augenscheinlich erhöht, vor allem bezüglich akutem Atemnotsyndrom (SARS = Severe Acute Respiratory Syndrome), aber auch Organversagen bzw. septische Schocks. Hauptrisikofaktoren scheinen hohes Alter bzw. Vorerkrankungen (Bluthochdruck, Herz, Diabetes, u.a.) zu sein. In Italien scheint die Lethalität (ca. 15%, 11. März) bei älteren Personen ähnlich hoch zu sein als in Сhіnа, wobei aber bezüglich Fallzahlen und Abheilung der Vergleich noch nicht signifikant scheint. Korea hatte bei älteren Personen eine Mortalität von „nur“ 7%. Vermutlich ist die Art und Zeitpunkt der Testprotokolle einflußnehmend (Korea testet mehr als andere). In der Lombardei scheint das Durchschnittsalter der Patienten zu sinken, da scheinbar nach den älteren nun auch jüngere Leute, die wohl länger durchgehalten haben, eingeliefert werden (11. März). Die unterschiedlichen Mortalitätsraten werden auf dieser Seite analysiert: Global Covid-19 Case Fatality Rates (Update/Einsicht: 23. März).
Forscher Ignacio López-Goñi schreibt am 8. März dass 81% der infizierten keine oder milde Symptome haben, 14% entwickeln eine Pneumonia (ernsthafte Atemnot) die in 5% der Fälle kritisch oder fatal wird. Es ist unklar ob diese Werte auch für (Nord-)Italien zutreffen, so wie auch, das einer von 13 betreuten Fällen tödlich endet und die Mortalität unter 40 Jahren bei 0,2% liegt.
Ist das Gesundheitssystem bereits kritisch ausgelastet, werden nur Patienten mit schwerer Atemnot aufgenommen. Solche die noch fähig sind, selbst zu atmen, erhalten eine nicht-invasive Beatmung (NIV), d.h. eine Atemunterstützung als Beatmung per Maske oder Atemhelm. Sinkt der Sauerstoff im Blut und damit auch dessen pH-Wert unter einen gewissen Wert, oder kann der Patient nicht mehr atmen, erhält der Patient eine Intubation. d.h. über einen Tubus/Schlauch in die Lunge, wird eine künstliche Beatmung hergestellt.
In der Lombardei wurde ein Cocktail aus Medikamenten (Antibiotika wie Rocefin, Antivirale und experimentelle Anti-HIV Wirkstoffe) als „Schocktherapie“ angewendet. Neben der Frage ob diese anschlägt, ist der Erhalt der Lebensfunktionen mit Flüssigkeitszufuhr und künstlicher Ernährung und das Ausbleiben von Komplikationen wie Thrombosen oder bakteriellen Lungeninfektionen, ausschlaggebend.
Eine am 4. Februar publizierte Studie findet die folgenden schon bekannten und getesteten Medikamente als wirksam: Remdesivir (RNA-V., SARS/MERS-CoV) und Chloroquine (Malaria, Autoimmunk.). Siehe auch hier Malariamedikament Chloroquin sowie die HIV-Medikament-Kombination Lopinavir/Ritonavir, Rheumamedikament Tocilizumab.
Maßnahmen Gesundheitssystem, Ärzte
42 Intensiv-Plätze und 10% belegt (11. März) in Südtirol, das wäre ein Platz pro 12.400 Einwohner bzw. 8 Betten pro 100.000 Einwohner. Ob private Einrichtungen mitgezählt werden, ist unklar (in früheren Meldungen war von 30 Betten die Rede). Zum Vergleich werden 2012 (ungeprüfte neuere Angaben in Klammer) pro 100.000 Einwohner für Deutschland 29 (34), für Österreich 22 (29) und für Italien 12,5 Intensiv-Betten angegeben. Die Lombardei konnte am 11. März die Anzahl auf 910 aufstocken (bei 560 betreuten Fällen), was 9 pro 100.000 wäre.
Zur Aushöhlung der Gesundheitsversorgung durch Politik und Verwaltung, denen jetzt u.a. mit temporären Notanstellungen entgegengewirkt werden muss, siehe Dr.in Mirka Cocconcelli (11. März).
Schutz durch Masken, Wirkstoffe, Impfung
Übliche Mund-Nasen-Schutzmasken sind bei per Aerosolen übertragenen Infektionskrankheiten kein zuverlässiger Schutz. Dies vor allem da Tröpfchenaerosole, über die Mikroorganismen wie Viren verbreitet werden, nicht ausreichend gefiltert werden. Außerdem ist die bündige Abdeckung meist nicht gegeben bzw. nicht möglich. Manche Studien finden einen fünffach besseren Schutz, andere nur einen verdoppelten Schutz. Siehe u.a. Studie zum Schutz durch Masken bei Flugreisen beim H1N1-Virus (Schweinegrippe) 2009. Was solche Masken aber verhindern können, ist der Kontakt der eigenen Hände mit Mund und Nase, was bei Angreifen kontaminierter Flächen ein Infektionsvektor ist – Aerosol wird aber als der häufigere Weg angenommen. Einfache Masken können auch selbst hergestellt werden: DIY HK Mask (Selbstgenähte waschbare Stoffaußenhülle, Papiertaschentuch als Austausch-Filter), auskochbarer Behelfs-Mund-Nasen-Schutz zum selbst nähen, Gummiband und Klammergerät Küchenrolle.
Zertifizierte Halbmasken wie laut EU-Standard FFP3 oder noch wirksamere Vollmasken mit Partikelfiltern sind nur bei korrekter und trainierter Anwendung nach einem Protokoll ein hoher Schutz für die tragende Person.
Eher sinnvoll ist das Tragen bei Verdacht oder Bestätigung einer Infektion, vor allem für den Patienten um das Ausatmen von kontaminierten Aerosolen zu vermindern und für den Pfleger um die Infektion zu vermeiden.
Oberflächen können mit Ethanol (62-71% Alkohol), Wasserstoffperoxid (0,5% Wasserstoffperoxid) oder Natriumhypochlorit (0,1% Bleichmittel) in einer Minute virusfrei geputzt werden. Gutes Händewaschen (besonders zwischen Fingern und bei Fingernägeln) ist nach Berührung von öffentlich oft berührten Oberflächen dringend anzuraten.
Zur Entwicklung einer wirksamen Impfung gibt es keine Hinweise, dass dies innerhalb einer kurzfristig nötigen Zeit (Wochen oder 2-3 Monate) möglich sein wird, auch wenn manche Forscher hier optimistisch oder eben euphorisch klingen. Hoffentlich fruchtbare Forschung die aber noch nicht in der Phase der langwierigen klinischen Studien passiert: Medikament Camostat Mesilate (Protease/Vermehrungshemmer), Inhibitor CVL218, Molekulare Klaue, Protein-Forschung auf molekularer Ebene, Protein CCR5 und CCR7 Forschung, Einfluss von Wirkstoffen auf das Virus mithilfe virtueller molekularer Simulationen, Unterdrückersubstanz baricitinibine.
Zu den Mechanismen die Produkte eines Pharmariesen zu öffentlich per UNO/WHO, Staaten, usw. geförderten Medikamenten gegen eine Infektion befördern, obwohl nicht wirksamer als ein Placebo, siehe die Vorfälle zu Tamiflu® (Hoffmann-La Roche) beim Schweinegrippe-Ausbruch.
Offene Fragen
Punkte zu denen bisher keine eindeutigen Informationen oder Aussagen (Experten scheinen sich nicht einig zu sein) gefunden wurden:
- Immunität: nach erster Infektion gegeben (laut Dr. Alexander Steinkasserer), bzw. ab wann Herdenschutz? Keine Modelle (Epidemiologisch/Statistisch) nach welcher Zeit unter der Auslastungsgrenze der Sanität der Herdenschutz erreicht wird.
- Test Art/en: werden technisch verschiedene Tests verwendet und wie verfügbar sind diese?
- Test Genauigkeit: wie zuverlässig können Tests besonders kurz nach Infektion, in der Anfangsphase der Krankheit und bei deutlichen Symptomen sein?
- Ist eine überstandene Infektion/Krankheit besonders auch bei Verlauf ohne oder mit nur schwachen Symptomen in den anschließenden Wochen/Monaten feststellbar? Dies um eine ev. Immunität zu erkennen.
Südtirol
- Aufstockung der Intensivbetten mit Beatmungsgeräten (42): weder Geräte noch Fachpersonal wäre vorhanden. Ist eine Aufstockung der NIV-Plätze möglich?
- Sind die wichtigen Medikamente wie Antibiotika, Antivirale (Remdesivir, Chloroquine) und experimentelle Anti-HIV Wirkstoffe in ausreichenden Mengen in Südtirol vorhanden?
- seit 11. März wird jeder getestet, der mit einer Lungenentzündung ins Krankenhaus kommt oder sich beim Arzt meldet. Wieweit könnte aufwands- und kostenmäßig das noch erweitert werden?
- Parkplätze Krankenhäuser u.a.: Könnten diese geöffnet werden, sodass keine Bezahlung am Automat notwendig wird (Handkontaktvermeidung)?
Auswirkungen
Eine genaue Vorhersage scheint unmöglich, aber neben individuell-gesundheitlichen Traumen ist ein Generations-Event volkswirtschaftlich und wohl auch psychologisch absehbar. Online versuchen wird versucht mit Mechanismen Daten und relevante Informationen zu sammeln, unter anderem durch das WEF.
Сhіnа’s mangelnde Transparenz u.a.
Das reagierende zögerliche Verhalten der Verantwortlichen zieht sich durch alle möglichen Staaten. Aus Сhіnа gibt es aber nicht nur einzelne schockierende Berichte, die hoffentlich in keinem demokratischen Staat denkbar wären: die scharfe Maßregelung der behandelnden Ärzte der ersten Fälle bezüglich Verbreitung von Warnungen vor allem bekanntgeworden bei Dr. Li Wen-liang (1, Dez. 2019, Jan. 2020), gewaltsame Entfernen von Kranken aus der Wohnung und Verschweißen von Wohnkomplextüren um die Quarantäne zu erzwingen 1, 2, (um 8. Februar). Die Zensur und Überwachung machen regionale und staatliche Lenker in einem autoritären Umfeld blind für den Beginn von existentiellen Krisen.
Medizinische Notfallpläne Europa
Fakes/Kettentexte
In Krisenzeiten besonders gefährlich sind die vielen auftauchenden Fake-Nachrichten und Kettenmails die nutzlose wenn nicht sogar widersinnige und gefährliche Informationen verbreiten. Um das ganze seriös zu machen wird meist eine vertrauenerweckende Quelle angegeben, z.B. ein ital. Arzt in Wuhаn, Infos der Gesundheitsbehörde aus Kanada/Taiwan, Arzt-Tipps, usw. in verschiedenen abgewandelten Versionen mit Selbstdiagnose-Tipps, heißer Tee hilft bei Infektion, verschiedene Wirkstoffe sollen helfen (Vitamin-C, Kokain, usw.), Desinfektionswarnungen. Nie steckt eine seriöse überprüfbare Quelle dahinter und ohne diese Überprüfung sollte auch nicht geteilt/geshared werden.
Spätere Links/Quellen
Faktensammlung COVID-19 (seit 14. März; Aktualisiert: 5. April)